Zomierajúceho pacienta
PALIATÍVNA OŠETROVATEĽSKÁ STAROSTLIVOSŤ O IMOBILNÉHO PACIENTA
- Dataily
- Návštevy: 3082

Zmeny pohybovej aktivity
V súvislosti s únavou a následkami ochorenia sa pre terminálne chorých pacientov stáva vážnym problémom nesamostatnosť a odkázanosť na cudziu pomoc, ktorú zapríčiňujú problémy s pohybovaním sa, alebo pripútanosť chorého k lôžku. Na samostatnú telesnú aktivitu nemávajú chorí zvyčajne dostatok síl, pohyby sú často sprevádzané bolesťou a vyčerpávajú pacienta. Tento stav nazývame imobilita. Imobilitu môžeme charakterizovať ako funkčný stav, pri ktorom chorý nie je schopný stáť a chodiť a je pripútaný na posteľ alebo invalidný vozík. Imobilita je syndróm s variabilným klinickým obrazom. Vždy je následkom vážnej poruchy zdravia a vždy predstavuje pre pacienta vážne zdravotné riziko
Dôležité však je, aby chorí, pokiaľ im to sily dovoľujú, mohli zísť z postele .Pozitívne to ovplyvňuje ich psychický stav aj fyzickú "kondíciu". Pokiaľ to nie je možné, je potrebné chorému upraviť primeranú polohu na lôžku, pomocou polohovateľných postelí, alebo pomocných zariadení postele.
Aký následok má znížená pohyblivosť pacienta?
Obmedzenie pohybu vyvoláva patologický stav s možnými následkami pre organizmus. Klinickým prejavom tohto súboru patofyziologických zmien je imobilizačný syndróm. Najvýraznejšie zmeny v rámci tohto syndrómu nastávajú na pohybovom systéme. V dôsledku zníženého prekrvenia svalov sa zhoršuje ich výživa. Z nečinnosti, keď sa svalové vlákna nekontrahujú ako počas fyzickej aktivity, vzniká svalová atrofia. Výrazne klesá svalová sila a vytrvalosť. Dôsledkom dlhodobej imobility v horizontálnej polohe dochádza k zmenám na kostiach a kĺboch, vzniká osteoporóza z inaktivity. Svaly okolo nepohyblivých kĺbov bývajú skrátené a často vznikajú svalové kontraktúry.
Na kardiovaskulárnom systéme sa následky dlhodobej imobility prejavujú spomalením krvného obehu. Imobilita oslabuje vazomotorické reflexy , ktoré pri zmenách polohy tela udržiavajú krvný tlak, a tak pri náhlom posadení či postavení vzniká ortostatická hypotenzia - v dôsledku nedokrvenia mozgu pri kolapse vzniká krátkodobá strata vedomia. Spomalenie cirkulácie krvi vo venóznom riečisku vytvára podmienky vzniku žilovej trombózy. Trombóza vo venóznom riečisku môže mať za následok vznik trombov s prípadnou pľúcnou embóliou.
Respiračný systém (dýchací systém) reaguje na imobilitu v horizontálnej polohe znížením vitálnej kapacity pľúc, stázou krvi v dolných segmentoch pľúc, čo často vedie k vzniku hypostatickej pneumónie, ktorá smrteľne ohrozuje najmä starých, slabých imobilných pacientov a silných fajčiarov.
V gastrointestinálnom trakte (tráviaci systém) sa následkom neschopnosti pohybu spomaľuje črevná peristaltika, črevný obsah sa viac zahusťuje a vzniká obstipácia (zápcha).
Výrazné zmeny u imobilných pacientov vznikajú na kožnom systéme. Ide o dekubity (preležaniny) , ktoré vznikajú na základe pôsobenia tlaku, nedostatočnej hygieny, vnútorných faktorov atď., na predilekčných miestach (rizikové miesta, kde sa najčastejšie objavujú dekubity). K vnútorným faktorom zaraďujeme odolnosť organizmu proti tlaku, celkový stav (hmotnosť, spastickosť, anémia), stav cievneho systému atď. Medzi vonkajšie faktory patrí tlak, trenie, strihový efekt kože a podkožia, teplo, chlad, vlhkosť, povrch a kvalita podložky. Dekubity najčastejšie vznikajú v krížovej krajine (sakrálna oblasť), na pätách, členkoch, vonkajšej hrane chodidiel, v oblasti trochanterov (oblasť bedier) a kolien.
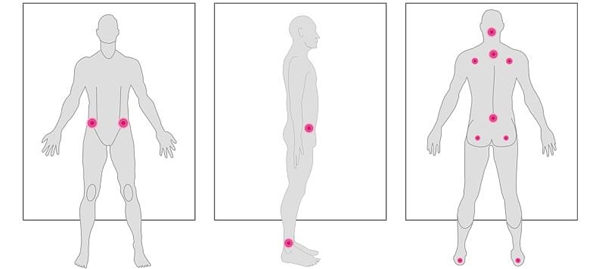
Obrázok 1 Najčastejčie miesta vzniku dekubitov
Ako sa so zmenou pohybovej aktivity vyrovnať?
- Posúdiť hybnosť pacienta - zistiť stupeň pohybu v kĺboch, ťažkosti, ktoré pacient pri pohybe pociťuje, opuch, príp. začervenanie, svalstvo príslušného kĺbu, veľkosť a symetriu svalov na každej strane tela, toleranciu pohybov u pacienta, prítomnosť kontraktúr (skrátenie mäkkých tkanivových štruktúr, ktoré obmedzuje pohyblivosť v kĺboch a deformít), svalovú silu pacienta.
- Určiť stupeň imobility – a mieru závislosti od pomoci iných a od používania rôznych podporných pomôcok uľahčujúcich pohyb. Testom pohyblivosti určíme stupeň mobility:
- 1. stupeň - úplná imobilita, pacient nie je schopný vykonávať nijaké aktivity (napr. pacient v bezvedomí).
- 2. stupeň - veľmi obmedzená mobilita (napr. pacient s poruchou dýchania).
- 3. stupeň - mierne obmedzená mobilita (napr. pacient s fixáciou dolnej končatiny sadrovým obväzom).
- 4. stupeň - plná mobilita, pacient má neobmedzený pohybový režim.
- Najťažší stupeň - imobilita je syndróm s variabilným klinickým obrazom, vždy je následkom vážnej poruchy zdravia, vždy predstavuje vážne zdravotné riziko. Imobilný pacient nie je schopný stáť a chodiť a je upútaný na posteľ alebo invalidný vozík.
- Vyhodnotiť príznaky imobilizačného syndrómu (pneumónia - zápal pľúc), poruchy vyprázdňovania moču a stolice, vznik kontraktúr, dekubitov atď.).
- Posúdiť predispozíciu pacienta na vznik dekubitov so zreteľom na existujúce rizikové faktory (použitím napr. Knollovej stupnice).
Riziko vzniku dekubitov – Knollova stupnica
| Parameter | 0 | 1 | 2 | 3 |
|---|---|---|---|---|
| Všeobecný stav zdravia | dobrý | primeraný | chatrný | slabý |
| Mentálny stav | bdelý | latergia | semikomatózny | omatózny |
| Aktivita | chodiaci | potrebuje pomoc | trvalo na vozíku (2 rát) | trvalo na posteli (2 rát) |
| Pohyblivosť | plná | obmedzená | veľmi obmedzená (2 krát) | imobilita (2 rát) |
| Inkontinencia | žiadna | občasná | spravidla močová | úplná moču, stolica (2 krát) |
| Príjem výživy pes os | dobrý | primeraný | zlý | žiadny |
| Príjem tekutín pes os | dobrý | primeraný | zlý | žiadny |
| Náchylnosť na choroby - DM neuropati, cievne choroby, anémie | žiadna | znížená | primeraná | veľká |
| Hodnotenie: > ako 12 bodov - riziko vzniku dekubitov | ||||
- Dlhodobý pobyt pacienta v posteli vyžaduje osobitný prístup. Posteľ a bezprostredné okolie sú pre pacienta prostredím, v ktorom žije každodenný život. Je preto potrebné starostlivo zisťovať a rešpektovať jeho názor.
- Uskutočňovať polohovanie podľa polohovacieho plánu, naplánovať si intervaly a polohy individuálne. Polohovanie podľa polohovacieho plánu znamená, že každé 2 hodiny uložíme pacienta do inej polohy (ľavý bok, chrbát, pravý bok). V noci uskutočňujeme polohovanie vo väčších časových intervaloch, aby sa pacient vyspal.
- Zabezpečiť pomôcky na uľahčenie pohybu a pobytu na posteli i mimo postele, naučiť pacienta ako sa majú používať, napr.: Obr. 1: hrazdička, jedálenský stolík, obr. 2: podpera pod chrbát, obr. 3: rebríček, obr. 4: polohovateľná posteľ s diaľkovým ovládačom, ktorý aktivuje elektrický mechanizmus na zdvíhanie a polohovanie pacienta.

Obrázok 1

Obrázok 2

Obrázok 3

Obrázok 4
- Dbať na čistotu, bezpečnosť a funkčnosť postele, aby sme chorému zabezpečili pocit pohody, napomohli tak kvalitnému odpočinku , spánku a celkovému komfortu pacienta. Je potrebné, aby matrace pre konkrétneho pacienta boli vhodné, nesmú byť vyležané. Ako prevencia dekubitov pôsobí aj efektívne upravená posteľ – napnutá, čistá, nepoškodená plachta.
- Dbať na bezpečnosť pacienta, zabrániť pádu napr. použitím bočníc. U chodiacich pacientov dbáme na vhodnú obuv a pod.
- Dodržiavať osobitosti hygienickej starostlivosti u ležiacich pacientov zameranej na prevenciu vzniku dekubitov. Zabezpečiť pravidelnú starostlivosť o kožu, udržiavať ju čistú a suchú a premasťovať ju. Čistiť kožu chorého jemne, použitím špeciálnych ošetrovacích prostriedkov (obr. 5) Je potrebné sa vyhnúť používaniu agresívnej kozmetiky a súčasného používania púdru spolu s mastnými prostriedkami. Dbáme na hygienu intímnych miest chorého, používame jemné prostriedky a ošetrujeme pri každej výmene plienok alebo použití toalety. Uskutočňujeme celkový kúpeľ (na lôžku) alebo pomocou mobilnej sprchovej vane (obr. 6). „Kontrolujeme stav kože na ohrozených miestach. Sledujeme začervenanie kože, ktoré neprestane po uvoľnení tlaku, opuchliny pokožky, ktoré vznikli na mieste tlaku, poškodenú pokožku – všetko toto by malo vzbudzovať citlivosť opatrovateľa. Neustále pozorovanie kože osoby ohrozenej vznikom preležanín je nevyhnutným elementom profylaxie“.


Obrázok 5 Kozmetika MENALIND - určená na ochranu pokožky


Obrázok 6 Mobilná sprchová vaňa
- Uskutočňovať jednoduché masážne techniky, používať vhodné antidekubitné pomôcky, napr.: antidekubitný matrac (obr. 7), koleso proti preležaninám atď.


Obr.7 Antidekubitný matrac
- Sledovať a zaznamenávať výskyt negatívnych emócií, ktoré sa často vyskytujú u imobilného pacienta a môžu signalizovať depresiu.
Ako polohovať nepohyblivého chorého
- Ide o človeka, ktorý zaujíma pasívnu polohu a z dôvodov ochorenia alebo vyčerpania nedokáže polohu tela aktívne zmeniť.
- Zmenu polohy musí zabezpečiť sestra alebo opatrovateľ a to v pravidelných 1-2 hodinových intervaloch počas dňa, alebo v 2-3 hodinových intervaloch v noci, pričom využíva rôzne pomôcky (plachty, vankúšiky, antidekubitové podložky, antidekubitový matrac).
- Je potrebné neustále povzbudzovať pacienta k spolupráci.
- Cieľom preventívneho polohovania je zabrániť vzniku dekubitov, kontraktúr (skrátenie svalov a ich väzivová premena), deformít, tlmenie bolesti a uvoľnenie svalstva. Poloha, do ktorej umiestnime pacienta musí byť pohodlná, nesmie spôsobovať nadmerný tlak jednej časti tela na druhú, musí zodpovedať individuálnym potrebám pacienta a jeho zdravotnému stavu.
Základné polohy imobilného pacienta sú:

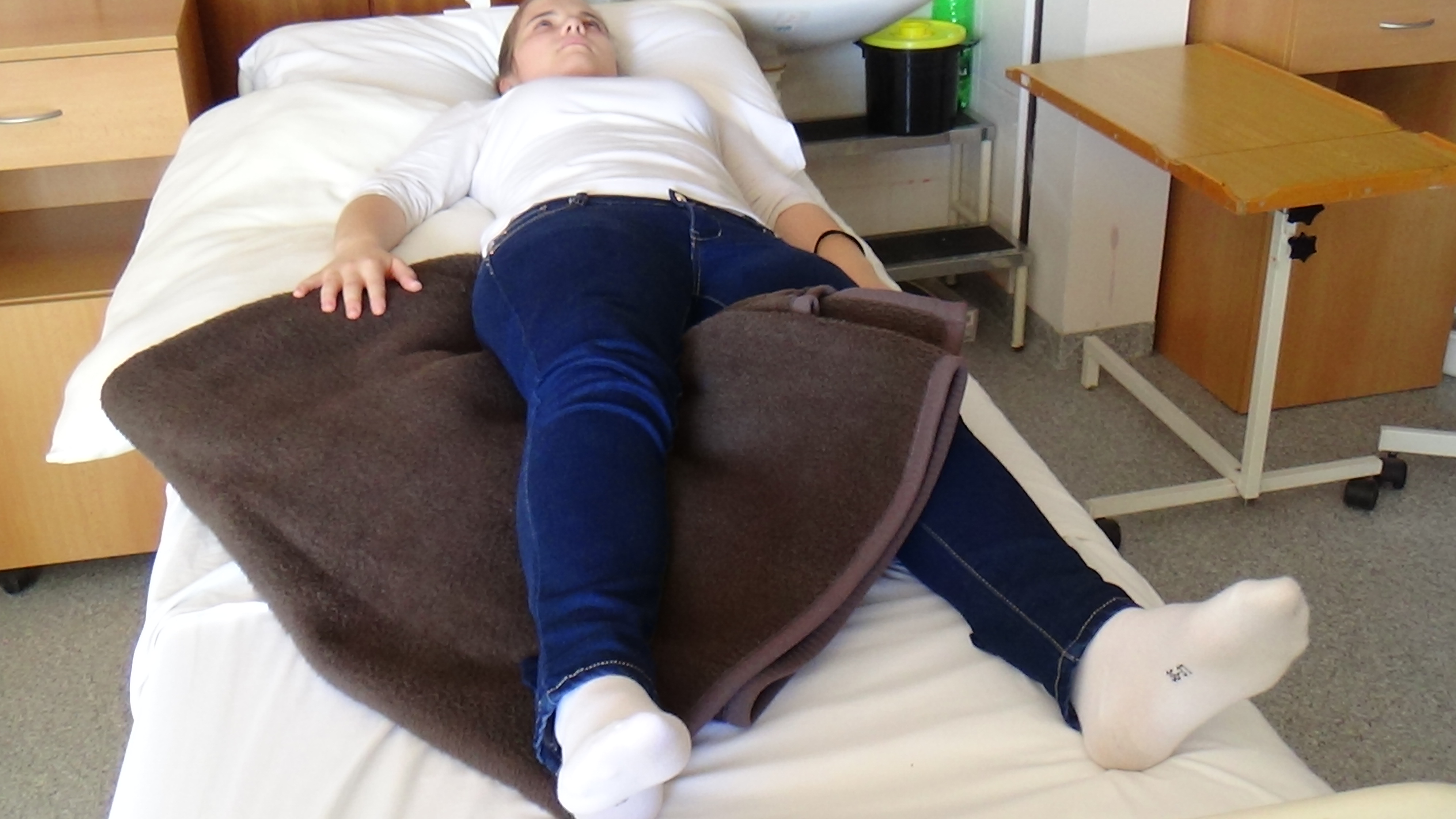
Obrázok 9 Poloha v polosede (30-90°)
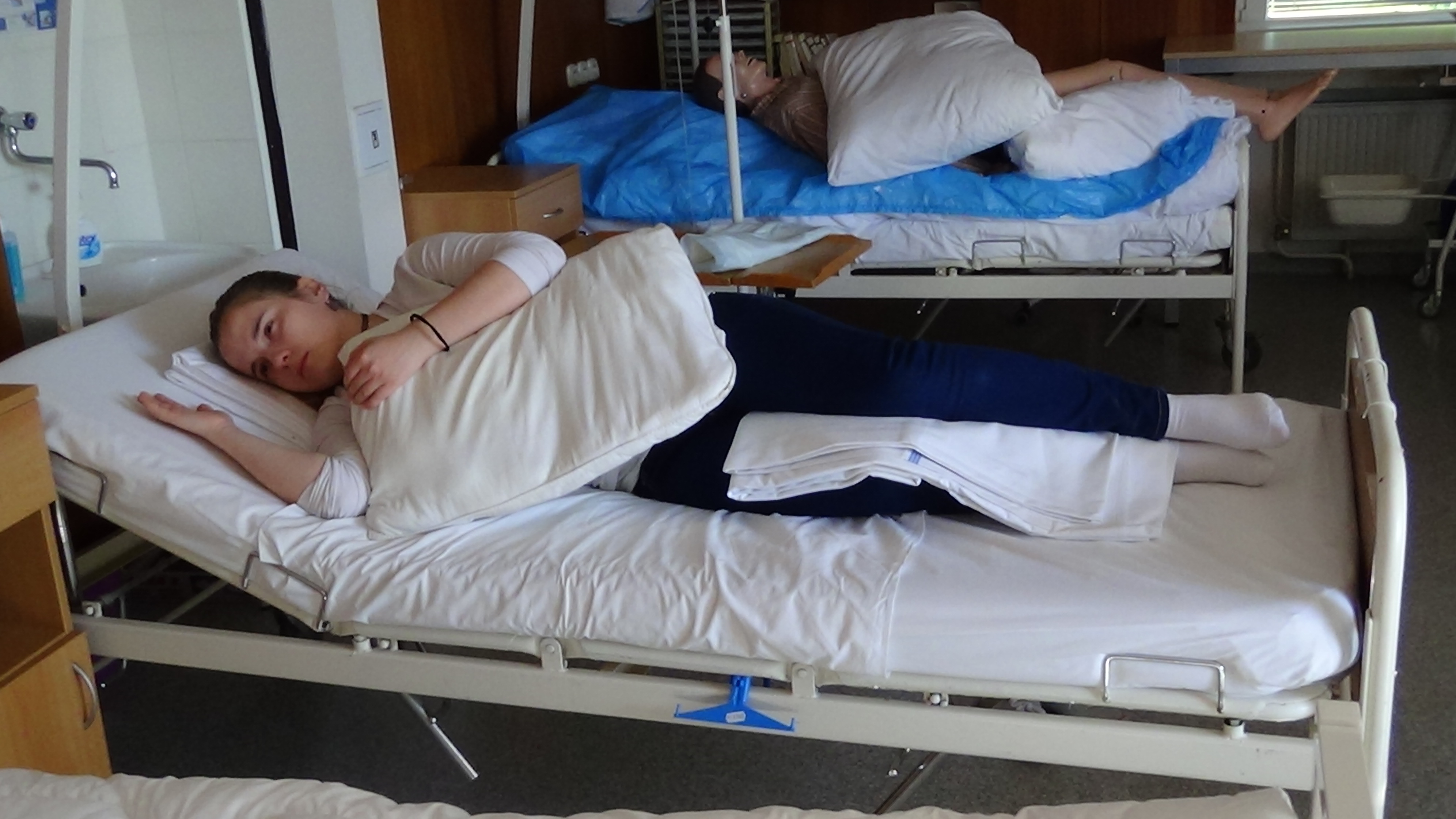
Obrázok 3 Poloha v ľahu na boku A
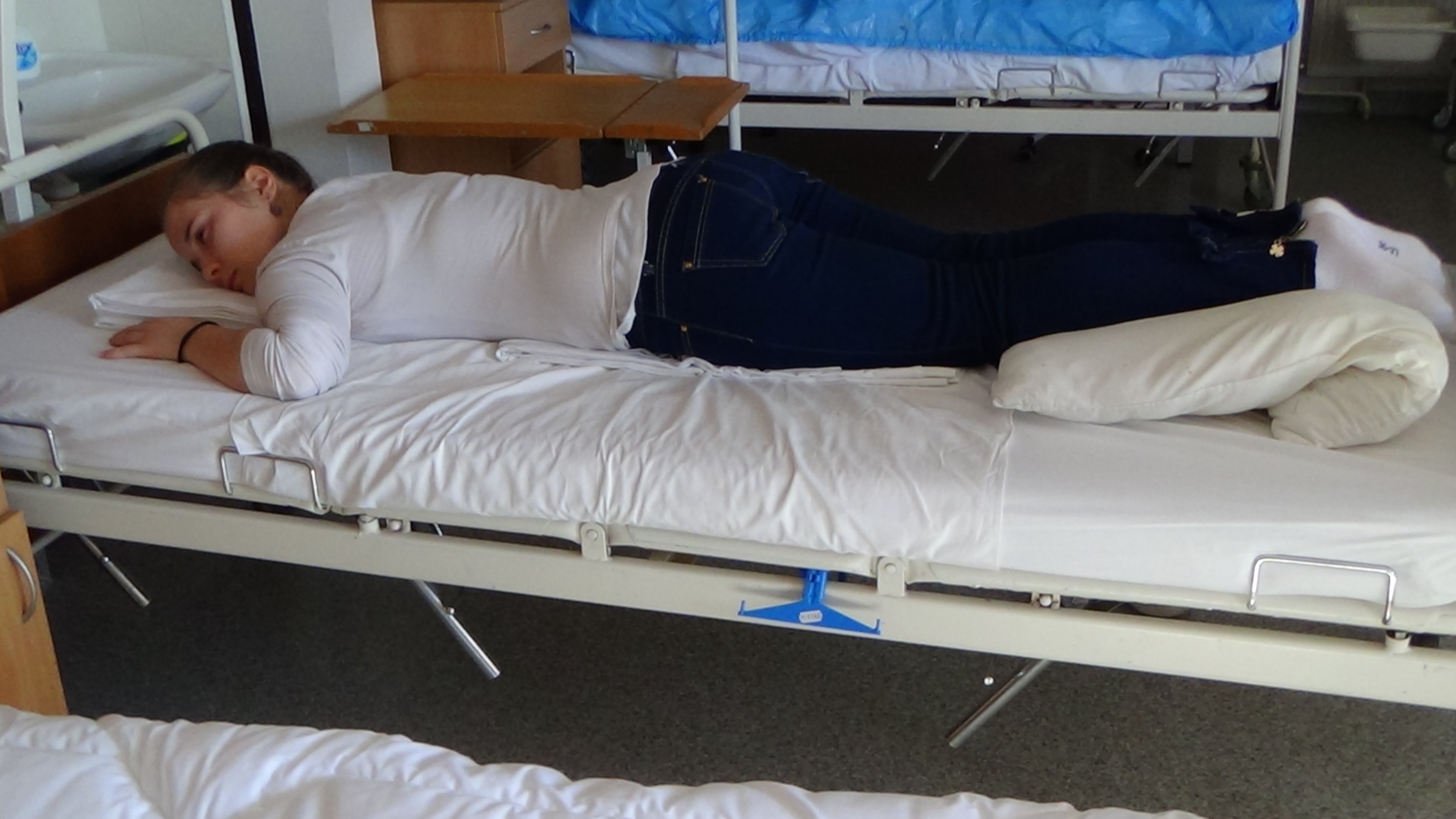
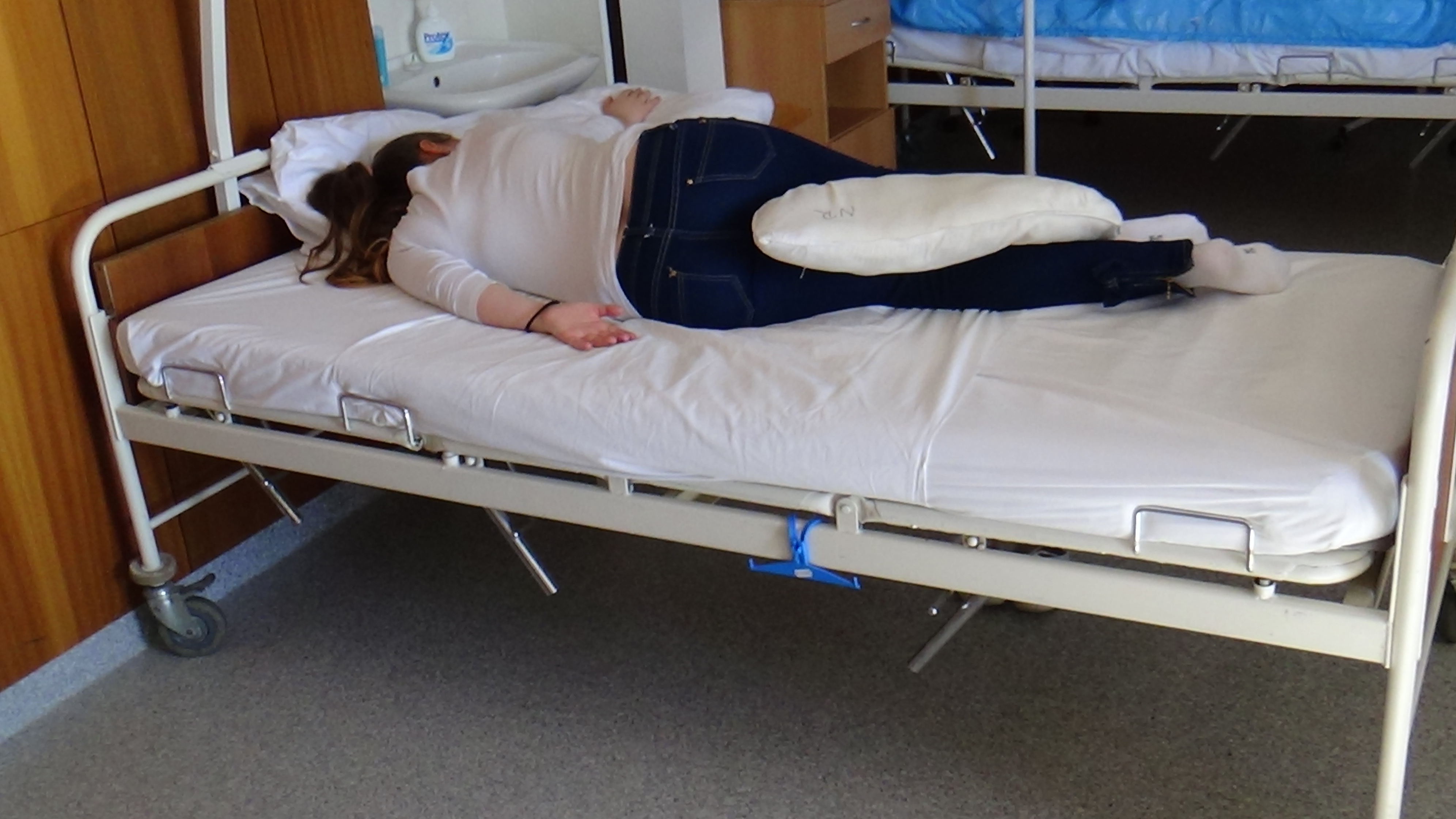
Obrázok 4 Poloha v ľahu na bruchu
Obrázok 5 Poloha v ľahu na boku B
Polohy pacienta s ochrnutím pravej polovice tela (hemiparéza)
Obrázok 6 Poloha na chrbte
Obrázok 7 Poloha na paretickom boku
Obrázok 8 Poloha na zdravom boku A
Obrázok 9 Poloha na zdravom boku B
Obrázok 10 Poloha v sede na posteli
Obrázok 11 Poloha v sede za stolom