Domov
ALTERNATÍVNE SPÔSOBY VÝŽIVY – VÝŽIVA SONDOU, PODKOŽNÁ HYDRATÁCIA
- Dataily
- Návštevy: 4301
Čo je to výživová sonda?
Výživová sonda je 75 až 100 cm dlhá a asi 2-3 mm hrubá hadička zo zdraviu neškodného materiálu (PVC, silikón, polyuretán). Zavádza sa do žalúdka alebo tenkého čreva (dvanástnika alebo lačníka) cez nos (menej často cez ústa) na dobu 4 až 6 týždňov s cieľom výživy pacienta.
PEG (perkutánna gastrostómia) 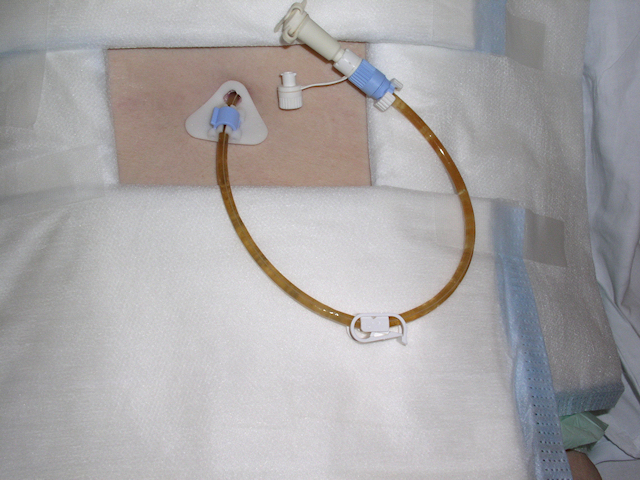
alebo PEJ (perkutánna jejunostómia) je zavedenie sondy do žalúdka (čreva) cez stenu brucha. Hadička, ktorá je tenká a asi 60 cm dlhá má teda jeden koniec v žalúdku pacienta, prechádza stenou brucha a vychádza von, kde je upevnená o kožu brucha pacienta. Je určená k podávaniu stravy na dlhšiu dobu ako sonda zavedená cez nos, niekedy aj na trvalo. Ak sa pacientov stav zlepší, je možné prijímanie stravy klasickým spôsobom, sonda sa odstráni a miesto zavedenia sa do 10-12 hodín uzavrie a zahojí.
Ktorí pacienti sú vyživovaní cez sondu?
Výživa sondou je určená pre pacientov s problémami pri prijímaní potravy ústami, udržaní jedla v ústach alebo pri prehĺtaní, čo vedie spravidla k znižovaniu príjmu stravy a k podvýžive. Týka sa pacientov s ochorením, poranením alebo chirurgickým zákrokom v ústach, hrdle, žalúdku, čreve ale aj pacientov po mozgovej príhode (porucha mechanizmu prijímania potravy), po poranení alebo operácii mozgu, pri opakovanom zvracaní (nebezpečenstvo vdýchnutia potravy), strate chuti do jedla u seniorov alebo psychiatrických pacientov a pri liečbe podvýživy.
Ako je možné výživu sondou podávať?
Výživu je možné podávať dvomi spôsobmi: v jednotlivých dávkach pomocou Janettovej striekačky alebo nepretržite enterálnou pumpou. Výživa Janettovou striekačkou je vhodná pri sonde zavedenej do žalúdka, ktorý je prispôsobený prijať potravu v rôznych dávkach. Ak ju pacient netoleruje, môže byť aplikovaná nepretržite. Výživa enterálnou pumpou sa používa pri sonde zavedenej do tenkého čreva (dvanástnika alebo lačníka), pre ktoré je prirodzený pomalý prísun potravy. Obvykle sa podáva rýchlosťou 100 až 150 ml za hodinu a to kontinuálne celý deň (niekedy aj v noci).
Ako postupovať pri kŕmení cez sondu zavedenú nosom (ústami) (Video 1) alebo cez PEG
Video 1: Kŕmenie cez PEG pomocou Janettovej striekačky
- Výživový roztok aplikujte do sondy v dávkach a intervaloch určených lekárom. Zvyčajne sa aplikuje 6 x za deň v 3-hodinových intervaloch, najlepšie v časoch 06-09-12-15-18-21 hodín, v množstve závislom na obsahu kcal – izokalorická výživa – 6 x 333 ml, hyperkalorická výživa 6 x 250 ml.
- Pripravte si pomôcky: výživový roztok, veľká (Janettova) striekačka, pohár s prevarenou vodou alebo čajom (asi 60 ml).
- Strava do sondy je v tekutej podobe, teda takej konzistencie, aby prešla sondou, má mať teplotu tela.
- Pacient je v polosede až sede (má zvýšenú hornú polovicu tela)
- Najprv skontrolujte, či pacient strávil potravu podanú pri predchádzajúcom kŕmení nasatím obsahu zo žalúdka (malo by to byť u dospelého menej ako 50 ml, u dieťaťa menej ako 10 ml). Odčerpaný obsah vráťte naspäť do žalúdka.
- Sondu prepláchnite čajom alebo prevarenou vodou.
- Natiahnite do striekačky výživový roztok tak, aby sa do nej nedostal vzduch a pomaly podávajte, držte striekačku nad úrovňou žalúdka.
- Po vyprázdnení striekačky ju odpojte a natiahnite ďalšiu dávku.
- Po poslednej dávke výživového roztoku sondu prepláchnite prevarenou vodou alebo čajom. Nepoužívajte kyslé šťavy, ovocné čaje, minerálky a džúsy, aby ste nespôsobili vyzrážanie podanej výživy v žalúdku a ťažkosti s trávením alebo upchatie sondy.
- Sondu dobre uzatvorte a pripevnite k odevu pacienta.
- Upozornite pacienta, že nemá meniť polohu 30 až 60 minút, znižuje sa tým riziko, že sa výživa dostane zo žalúdka do dýchacích ciest.
- Janettovu striekačku po podaní stravy vždy starostlivo umyte pod prúdom horúcej vody a po podaní poslednej dennej dávky ju vyvarte rozloženú v nádobe s pitnou vodou.
Problémy pri tomto spôsobe kŕmenia: - Rýchle podávanie stravy – pacient sa sťažuje na bolesti brucha, nafukovanie, nutkanie na vracanie, vracia. Treba kŕmiť pomaly.
- Pacient má hnačky, ktoré môžu byť spôsobené rýchlosťou podávania výživy, veľkou dávkou alebo antibiotikami. Treba kŕmiť pomaly, dodržiavať dávky a časové intervaly kŕmenia.
- Pacient má veľký žalúdočný odpad, nasali ste viac ako 50 ml (u dospelého), viac ako 10 ml (u dieťaťa), treba kontaktovať lekára (sestru), pacient netoleruje podávanú stravu.
- Pacient je nespokojný, manipuluje so sondou, snaží sa ju vytiahnuť. Treba zvážiť s lekárom (sestrou) iný spôsob stravovania.
- Pacient sa sťažuje na bolesť v nose, prípadne krváca z nosa. Treba meniť polohu sondy, aby stále neležala na tom istom mieste a chrániť sliznicu nosa premasťovaním.
- Upchatiu sondy zabránite tekutou konzistenciou výživového prípravku, dobrým zriedením rozdrvených liekov aplikovaných do sondy a pravidelným preplachovaním sondy po kŕmení. V prípadne čiastočnej nepriechodnosti, sondu prepláchnite malým množstvom coly, silným tlakom vody v 10 ml striekačke alebo vlažným roztokom pankreatických enzýmov (Pancreolan, Kreon, Panzytrat, Pangrol).
- Vytiahnutiu sondy z nosa zabránite tým, že ju dobre upevníte na tvári pacienta (prelepením náplasťou) a okolo hlavy (uviazaním ovínadlom).
- Pacient začne kašľať počas kŕmenia alebo po kŕmení, súvisí to s vdýchnutím stravy do dýchacích ciest. Príčinou môže byť to, že pacient viac leží ako sedí, strava je podávaná veľmi rýchlo alebo zostáva veľký žalúdočný odpad z predchádzajúceho kŕmenia. Dbajte o zvýšenú polohu pri kŕmení, výživu podávajte pomaly (asi 30 ml/min.), na začiatku kŕmenia skontrolujte veľkosť žalúdočného odpadu, pacient by mal sedieť ešte hodinu po kŕmení.
- Výživa presakuje okolo sondy (PEG,PEJ), čo je závažná komplikácia, ktorú treba riešiť s lekárom.
Ako ošetrovať PEG (PEJ)?
Prvé 2 týždne po zavedení PEG (PEJ) sa miesto zavedenia ošetruje každý deň, čo súvisí so zvýšeným rizikom infekcie v čase hojenia a tvorby väzivového kanálika okolo gastrostomického setu. Pri ošetrení si všímame začervenanie kože okolo sondy, prítomnosť hnisu, vytekajúcu výživu. Po 2 týždňoch stačí ošetrovať dvakrát týždenne, v prípade komplikácií zasa každý deň.
Postup pri ošetrení (Video 2):
Video 2: Postup ošetrenia PEG
- Šetrne potiahnite za sondu, či sa nevyťahuje z miesta zavedenia.
- Jednou rukou ťahajte za sondu a druhou uvoľnite fixačnú svorku a úchytky na vonkajšej silikónovej doštičke. Všimnite si značiek na sonde, ktoré vám uľahčia vrátiť doštičku do pôvodnej polohy. Silikónovú doštičku posuňte asi 5 cm nad brušnú stenu. Ťah sondy nesmie byť silný, aby ste nepoškodili žalúdočnú sliznicu alebo vnútornú fixáciu sondy.
- Všímajte si začervenanie, bolestivosť, prítomnosť hnisu alebo zvyškov jedla v okolí miesta zavedenia sondy.
- Miesto vpichu a doštičku z oboch strán očistite mydlom a vodou (v prvých dňoch a pri komplikáciách vydezinfikujte) a dôkladne osušte.
- Znovu ťahajte za sondu jednou rukou a druhou posúvajte doštičku ku koži brucha (orientujte sa podľa značiek na sonde), kde ju upevnite pomocou úchytiek a svorkou.
- Po zafixovaní sondy sa opakovaným potiahnutím sondy ubezpečte, že doštička pevne drží na koži.
- Následne prekryte miesto vpichu sterilným obväzovým materiálom, ktorý upevnite a voľný koniec sondy prilepte náplasťou o kožu brucha.
- 1x denne kontrolujte sondu, prítomnosť prasklín, zmenu farby, presakovanie. V prípade týchto nálezov kontaktujte lekára.
Ako správne podávať lieky do sondy?
Ak nemôžete liek prehltnúť, je potrebné ho vstreknúť do sondy. Najlepšie je podávať do sondy lieky v podobe sirupov a kvapiek, ktoré sme zriedili vodou alebo čajom. Lieky, ktoré sú len v pevnej podobe (tablety) musíte rozdrviť v drviči liekov – drvič tabliet 
trecia miska a tĺčik 
medzi dvomi lyžičkami to nestačí. Následne prášok rozrieďte vodou alebo čajom a vstreknite do sondy. Sondu nakoniec prepláchnite.
Akú výživu používame do sondy?
Prípravky na výživu sondou rozdeľujeme do dvoch skupín: výživa pripravovaná kuchynskou úpravou a výživa vyrobená farmaceuticky.
- Výživa pripravená v domácej kuchyni je vlastne mixovaná strava vyrobená z bežných potravín. Jej použitie má predovšetkým psychologický vplyv na pacienta, zvlášť ak sa jedná o jeho obľúbené jedlo alebo rodina chce jedlo s láskou pripraviť. Kuchynsky pripravovaná strava má však oproti farmakologicky vyrobenej isté nevýhody. Predovšetkým ide o jej konzistenciu, aj ideálne mixovaná strava nie je taká tekutá a hladká ako firemná, preto často dochádza k upchatiu sondy. Ďalšou nevýhodou je, že pri dlhšom podávaní nezabezpečí adekvátne množstvo živín, človek sa mixovanou stravou neuživí. Je teda potrebné, aby väčšia časť výživy bola podávaná formou farmakologicky vyrobených výživových prípravkov. Ak ste nútení voliť kuchynskú stravu, mali by ste ju pripravovať šetrne, prevažne z tekutých a kašovitých potravín, pridaním adekvátneho množstva vody, bujónu, mlieka. Pripravované suroviny by sa nemali dlho variť, dusiť; mimo chladničky by mala byť strava najviac 6 hodín; vláknina sa do nej nepridáva, podáva sa podľa možnosti zvlášť.
- Výživa vyrobená farmaceuticky je výživa prípravkami enterálnej klinickej výživy, ktoré obsahujú nutrične kompletnú vyváženú stravu špeciálne vyrobenú pre podávanie sondou. Obsahuje všetky pre telo potrebné živiny – tuky, cukry, bielkoviny, minerálne látky a vitamíny v optimálnom pomere. Táto výživa zaručuje denné podávanie plnohodnotnej nekontaminovanej stravy vo vyhovujúcej konzistencii, pri ktorej nehrozí upchatie sondy. Podávanie tejto stravy pacientom s PEJ je nevyhnutné, pretože tu je vysoké riziko infekcie. Pri podávaní enterálnych prípravkov je treba sa držať ordinácie lekára, ktorý predpíše také prípravky, ktoré plnia individuálne potreby konkrétneho pacienta.
- Časté otázky kladené pacientom s PEG sú obsahom Videa 3
Video 3: Rozhovor s lekárom o PEG
Podávanie tekutín do podkožia (hypodermoklýza)
Koho sa to týka?
Tento spôsob zavodňovania pacienta sa využíva hlavne u seniorov a pacientov v paliatívnej starostlivosti (ťažko chorí a zomierajúci), ktorí majú problémy s prehĺtaním, trpia nevoľnosťou, zvracajú alebo sú zmätení. Alternatívou prijímania tekutín tým najvhodnejším spôsobom, keď príjem ústami je nedostatočný môže byť hypodermoklýza, ktorá je bezpečná, jednoduchá a komfortná a je možné ju použiť u pacientov v domácej starostlivosti alebo v zariadeniach sociálnych služieb.
Kto nemôže byť takto hydratovaní?
Sú to pacienti s poruchami zrážania krvi, čo sa prejavuje dlhším krvácaním v mieste vpichu alebo rozsiahlymi modrinami; ďalej pacienti s kožnými prejavmi po rádioterapii, s rozsiahlymi opuchmi a vychudnutí pacienti, ktorí nemajú podkožný tuk. O aplikácii tekutín do podkožia musí rozhodnúť lekár.
Ako podávať tekutinu do podkožia?
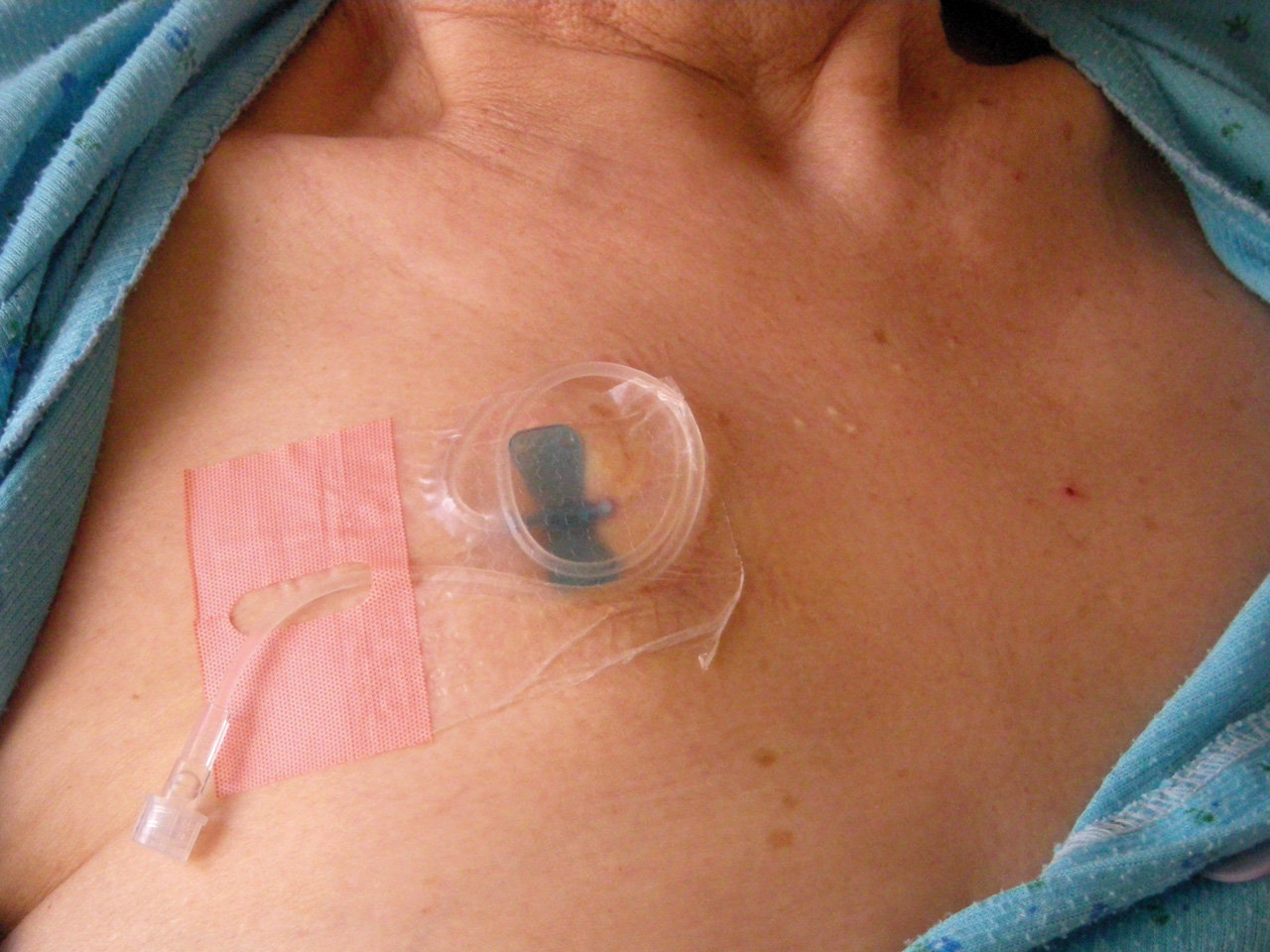
Ak podávame väčšie množstvo – infúzny roztok (kontinuálne podávanie), je vhodné použiť ihlu s motýlikom (veľkosť 18 alebo 22 G), ktorá má aj spojovaciu hadičku. V poslednom období sa začali používať na podkožnú aplikáciu tenké teflonové podkožné kanyly.
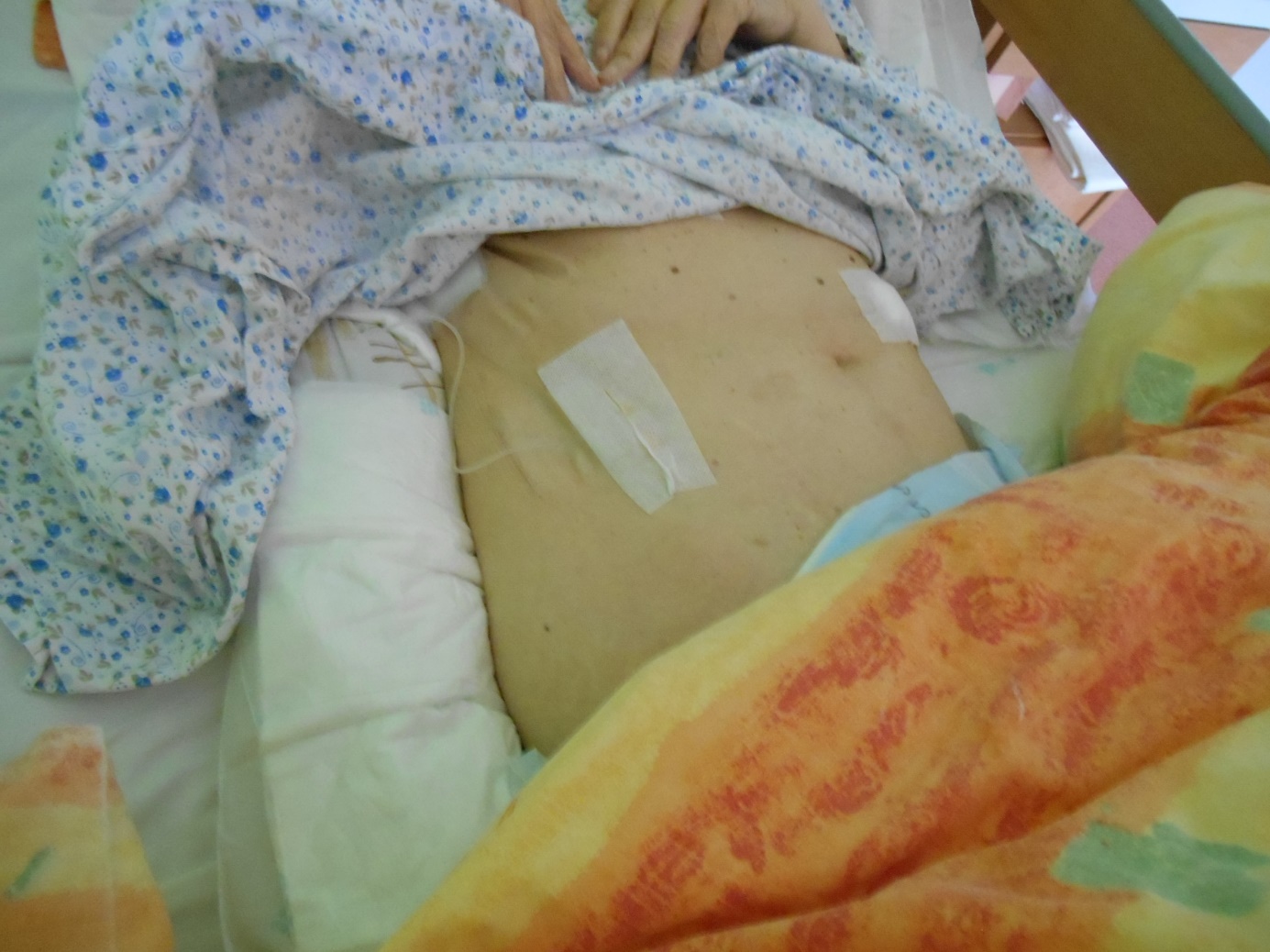
Miestom zavedenia je predná strana hrudníka (oblasť pod kľúčnou kosťou), podkožie brucha (Obrázok 4, 5, 6), vonkajšia strana ramena alebo predná strana stehna. Ihlu so spojovacou hadičkou fixujeme na kožu pomocou náplasti.
 Obrázok 4 Zavedená ihla na aplikáciu tekutiny do podkožia
Obrázok 4 Zavedená ihla na aplikáciu tekutiny do podkožia
 Obrázok 5 Zavedená ihla na aplikáciu tekutiny do podkožia
Obrázok 5 Zavedená ihla na aplikáciu tekutiny do podkožia
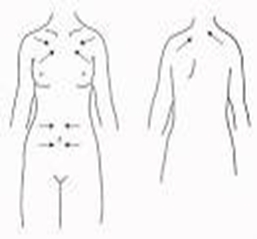 Obrázok 6 Miesta aplikácie tekutiny do podkožia
Obrázok 6 Miesta aplikácie tekutiny do podkožia
Rýchlosť podávania infúzie by nemala presiahnuť 2 ml za minútu a 2 l za 24 hodín do jedného miesta. Obvykle začíname rýchlosťou 50 ml/h a postupne zvyšujeme podľa tolerancie pacienta (či dochádza k vstrebávaniu tekutiny z podkožia). Ihlu môžeme nechať zavedenú 5 – 7 dní, potom zmeníme miesto vpichu. Podkožnú infúziu je možné podať aj počas nočného spánku, napr. 1000 ml za 8 hodín.
Za tekutiny vhodné pre tento spôsob aplikácie považujeme fyziologický roztok (0,9 % NaCl), 5 % roztok glukózy a tzv. polovičný fyziologický roztok (zmes 5 % glukózy a 0,9 % NaCl v pomere 1 : 1).
Aké môžu vzniknúť komplikácie?
V mieste zavedenia ihly môže dôjsť k podráždeniu kože (začervenanie, svrbenie, pálenie), vytvoreniu opuchu (rýchla aplikácia veľkého množstva tekutiny) a zriedkavo k vzniku modriny a infekcii mäkkého tkaniva okolo miesta aplikácie. Je potrebné preto dodržiavať dĺžku zavedenia ihly na jednom mieste (5 – 7 dní), kontrolovať miesto vpichu a v prípade zmien (začervenanie, hematóm, opuch) ihlu vytiahnuť, dodržiavať rýchlosť aplikácie a množstvo podanej tekutiny za 24 hodín na jednom mieste a hygienu rúk pri manipulácii s kanylou.
Kto môže podávať tekutinu do podkožia?
Zavádzanie ihly alebo kanyly do podkožia je v kompetencii sestry, vlastné podávanie infúzie je jednoduché a bezpečné a môže ho po odbornej edukácii zvládnuť aj sám pacient alebo jeho opatrovateľ.
Ďalšie doplňujúce informácie nájdete:
- Hypodermoclysis: An Alternative Infusion Technique ,MENAHEM SASSON, M.D., and PESACH SHVARTZMAN, M.D.Ben-Gurion University of the Negev, Be'er Sheva, Israel
- Family Practice Notebook
- Clinical Guidelines for hypodermoclysis
Použitá literatúra:
Slama, O. Podkožní aplikace léků a tekutin v paliativní medicíne. Paliativní medicina a léčba bolesti, 2008, roč. 1 (2), s. 64-66.
Šťastná, V., Soukupová, K., Kučerová, H. Naše skušenosti se subkutánní rehydratací. Česká geriarická revue, 2009, roč. 7 (1), s. 46-48.
Dastych, M. 2002. Enterální výživa v klinické praxi. In Interní medicína pro praxi, 2012, 14 (4).


